Cáncer de Cérvix
|
Cáncer que se forma en los tejidos del cuello uterino (el órgano que conecta el útero con la vagina). Por lo general, es un cáncer que crece lentamente, que puede no tener síntomas pero que puede encontrarse con un frotis de Papanicolaou común (un procedimiento en el que se raspan células del cuello uterino y se observan bajo un microscopio). La causa del cáncer de cuello uterino es casi siempre por infección con el virus del papiloma humano (VPH).
Elección del tratamiento Una vez que se ha confirmado el diagnóstico de cáncer de cérvix o cuello de útero y se han realizado las pruebas necesarias para conocer en qué fase está la enfermedad, se debe determinar cuál es el tratamiento más adecuado para curarla. El ginecólogo le recomendará y explicará las posibilidades de tratamiento más adecuadas en su caso, para que una vez que haya recibido la suficiente información pueda, junto con su médico tomar una decisión. El tratamiento del cáncer de cérvix, como ocurre en la mayoría de los tumores, es un tratamiento multidisciplinar. Distintas especialidades trabajan juntas para combinar terapias y ofrecer a la paciente las mayores posibilidades de curación. En el tratamiento del cáncer de cérvix se sigue un protocolo, es decir, un conjunto de normas y pautas (plan de tratamiento) que se establecen, basándose en la experiencia científica para el tratamiento de dicho tumor. Estos protocolos que se emplean de forma generalizada en todos los hospitales, recogen las indicaciones o limitaciones de tratamiento en función de una serie de factores:
Estadio 0 (carcinoma in situ)
El tratamiento del estadio 0 puede incluir los siguientes procedimientos:
Cáncer de cuello uterino en estadio IA
Cáncer de cuello uterino en estadio IIA
El tratamiento del cáncer de cuello uterino en estadio IVA puede incluir radioterapia interna y radioterapia externa, combinada con quimioterapia.
Opciones de tratamiento para el cáncer de cuello uterino recidivante
Quimioterapia
La quimioterapia es un tratamiento del cáncer que utiliza medicamentos para interrumpir el crecimiento de células cancerosas, mediante su destrucción o evitando su multiplicación. Cuando la quimioterapia se administra oralmente o se inyecta en una vena o músculo, los medicamentos ingresan al torrente sanguíneo y afectan las células cancerosas en todo el cuerpo (quimioterapia sistémica). Cuando la quimioterapia se coloca directamente en la columna vertebral, un órgano o una cavidad corporal como el abdomen, los medicamentos afectan principalmente las células cancerosas en esas áreas (quimioterapia regional). La forma en que se administra la quimioterapia depende del tipo y el estadio del cáncer que está siendo tratado.
Cirugía
Los tumores de cérvix que se diagnostican en fases tempranas, se tratan con la cirugía que suele ser un tratamiento local curativo. Suele ser el primero en llevarse a cabo. Con frecuencia, se añade la radioterapia para completar el tratamiento.
|
Radioterapia
En los tumores de cérvix la radioterapia es un tratamiento curativo con los mismos resultados que la cirugía. Su aplicación puede ser externa o interna, aunque generalmente se combinan ambas modalidades.
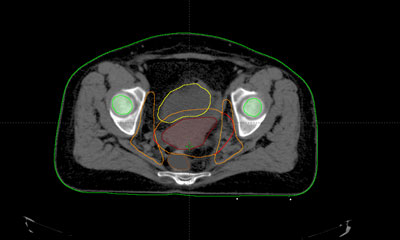
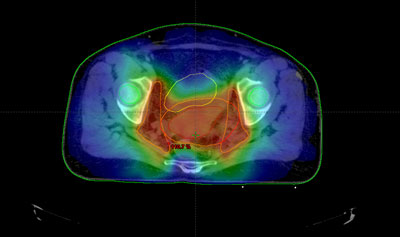
Planificación del tratamiento con RT:
Efectos secundarios:
La radioterapia, al mismo tiempo que elimina células enfermas, puede afectar a los tejidos sanos cercanos al área de tratamiento y como consecuencia aparecen efectos secundarios en la zona que ha recibido el tratamiento.
Es una técnica de tratamiento que consiste en introducir en el interior del organismo isótopos radiactivos. Se pueden implantar de forma temporal o permanente en la zona a tratar.
Dependiendo del tipo de implante que se vaya a realizar es necesario permanecer ingresado en el hospital durante 1 o dos días, en otros casos el paciente podrá irse a su casa el mismo día tras recibir el tratamiento. Bajo sedación o anestesia general, se efectuará la colocación de los isótopos radiactivos.
En ocasiones, mientras tenga colocados los implantes es necesario que permanezca en una habitación, preparada especialmente para tal fin.
La duración del tratamiento dependerá en gran medida del tipo de isótopo que se haya empleado en el implante y de la cantidad de dosis que se quiera administrar en la zona del tumor, pero generalmente oscila entre minutos y días.
Vacunación contra el cáncer de cérvix
Existen dos vacunas contra la infección de los tipos VPH asociados al cáncer de cérvix. Una de ellas está dirigida contra dos antígenos de VPH más relacionados con el cáncer de cérvix que son el 16 y 18. Se la llama, por ello, bivalente. La otra, llamada tetravalente, va dirigida contra cuatro antígenos del VPH, los tipos 16 y 18, y otros dos más 6 y 11, estos últimos relacionados con las verrugas y condilomas genitales.
|
.png)